 LE souci de Cuba d’assurer une assistance médicale à sa population est la prémisse qui a guidé la mise en œuvre du programme de base de santé au niveau communautaire dès les premières années de la Révolution. Grâce à cette conquête, en 2017, 83 534 085 consultations ont été offertes dans les 10 851 cabinets des médecins de famille dans l’ensemble du pays.
LE souci de Cuba d’assurer une assistance médicale à sa population est la prémisse qui a guidé la mise en œuvre du programme de base de santé au niveau communautaire dès les premières années de la Révolution. Grâce à cette conquête, en 2017, 83 534 085 consultations ont été offertes dans les 10 851 cabinets des médecins de famille dans l’ensemble du pays.
Bien que le Système national de santé cubain soit né en 1968 avec l’adoption d’un ensemble de mesures de lutte contre les maladies infectieuses, la malnutrition, le parasitisme, l’anémie et autres, le modèle de médecine familiale a vu le jour en 1984, dans le cadre des transformations nécessaires de la société face aux nouveaux défis.
La médecine familiale visait à éliminer la fragmentation et la surspécialisation de la prise en charge médicale ; combattre la dépersonnalisation et l’utilisation aveugle de la technologie ; diriger les soins vers une dimension communautaire ; canaliser l’insatisfaction de la population à l’égard des services ; répondre aux transformations démographiques qui entraînent des changements dans la morbidité et la mortalité ; établir l’émergence d’une pensée médicale orientée vers une approche clinique, épidémiologique et sociale et à obtenir une amélioration qualitative de la santé de la population.
La Dr Sandra Galano Urgellés, responsable du Département des soins de santé dans le quartier de Centro Habana et conférencière sur le sujet à la Convention de santé tenue à La Havane cette année, explique que le 4 janvier 1984, la Polyclinique de Lawton, dans la municipalité de 10 de Octubre, fut lancé en 1984, le programme également connu comme le « Plan du médecin des 120 familles », avec dix duos de médecins et d’infirmières, qui composaient les équipes de base et soignaient entre 600 et 700 personnes.
Ils ont travaillé principalement à améliorer l’état de santé de la population par le biais d’actions intégrales destinées aux individus et à leurs familles, axées aussi bien sur la communauté que sur l’environnement. Grâce aux résultats obtenus, ce type d’expérience s’est répandu dans tout le pays et, avant la fin de 1984, on comptait déjà 237 médecins de famille inscrits dans une nouvelle spécialité médicale : la médecine générale intégrale.
Au cours des six premières années, le nombre de médecins est passé à 12 000 pour la prise en charge de plus de sept millions d’habitants, couvrant les zones rurales et difficiles d’accès et en mettant un accent particulier sur les mesures de prévention et de promotion destinées aux populations, tout en assurant un lien cohérent entre le quartier et les institutions médicales, y compris les instituts de recherche.
« Les médecins de famille sont les gardiens de la Santé publique. Il s’agit du premier contact de la population avec les services de santé. Notre principale mission est d’éviter que les gens ne tombent malades », dit-elle.
À cette fin, ils mènent des actions de lutte contre les facteurs de risque, sur la base de l’histoire génétique et sociale des familles, en tenant compte de la classification initiale de quatre groupes vulnérables : les personnes en bonne santé, les personnes à risque, les personnes souffrant d’une maladie chronique et les personnes handicapées.
« Pour chacun de ces groupes, les consultations sont programmées selon un calendrier en fonction de l’état et de la fréquence de l’évaluation. Si le patient n’est pas en mesure de se rendre au cabinet de consultation, il reçoit une visite à domicile. Nous effectuons même des hospitalisations à domicile pour traiter tout type de pathologie virale, bactérienne ou autre », précise la Dr Sandra Galano.
Bien que des travaux soient menés en vue de l’informatisation des dossiers médicaux, la pratique la plus répandue à l’heure actuelle est l’utilisation de dossiers avec les classifications nécessaires et le contrôle des rendez-vous par mois et par année, ce qui permet une meilleure visibilité et un meilleur contrôle des actions de santé.
Lors des consultations, les médecins suivent un protocole de traitement prescrit au niveau national selon les pathologies et ils prennent donc part aux recherches en vue de l’introduction de nouveaux médicaments et la mise en œuvre des
16 programmes tels que le programme maternel et infantile, l’oncologie, les maladies chroniques ou les maladies non transmissibles, et le VIH/SIDA, entre autres.
À cet effet, ils reçoivent l’assistance de groupes de travail de base, regroupés dans les plus de 450 polycliniques du pays, où interviennent des spécialistes en pédiatrie, gynécologie, obstétrique, obstétrique, travailleurs sociaux, sociologues et spécialistes de la lutte antivectorielle.
« Il appartient aux cliniques de planifier les consultations intersectorielles pour toutes les autres spécialités et de rapprocher ainsi la consultation de la communauté et assurer une prestation de services plus étendus. Dans nos bureaux, les adultes, les enfants, les femmes enceintes et les personnes âgées sont pris en charge gratuitement et avec une approche intégrale par plusieurs spécialistes. L’objectif principal est de cerner les problèmes de santé ainsi que la prévention des risques de maladie », a-t-elle ajouté.
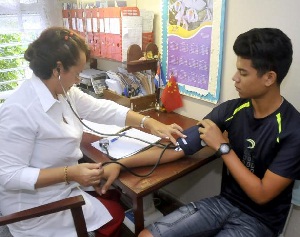
Des cabinets de consultation du médecin et de l’infirmière des familles fonctionnent dans tout le pays, y compris dans les zones reculées. Photo: Germán Veloz Placencia
En conséquence, les projections de l’hôpital sont coordonnées dès l’arrivée dans la communauté de spécialistes exerçant dans des établissements de deuxième niveau. Les patients sont convoqués pour une consultation médicale auprès de ces spécialistes. « Par exemple, si une personne doit être évaluée par un angiologue, nous contactons la polyclinique, nous demandons un rendez-vous et le patient repart avec la date et l’heure à laquelle le spécialiste le recevra. Cela facilite l’interconsultation », a indiqué la Dr Galano Urgellés.
Selon elle, ce type d’expérience peut être valable dans d’autres pays, et elle a déjà été mise en œuvre au Venezuela avec la mission Barrio Adentro. C’est aussi le cas du
programme « Davantage de médecins » au Brésil. Par ailleurs, elle a fait observer que, dans les pays développés disposant de ressources économiques plus importantes, ce programme devrait être plus facile à mettre en œuvre, même s’il doit être adapté au cadre social où il est appliqué.
Elle estime que malgré ses 30 ans d’existence, il s’agit d’un modèle en développement, perfectible et susceptible d’évoluer en fonction du cadre clinique spécifique de chaque communauté. Son principal défi est de se renouveler constamment tout en restant fidèle à ses principes fondateurs.
« Grâce à ce type de programme communautaire, notre pays peut obtenir des résultats tangibles en matière de réduction de la mortalité infantile, de la mortalité maternelle, l’insuffisance pondérale à la naissance et d’autres réalisations sociales »,
a conclu la spécialiste, qui s’est déclarée une passionnée de la médecine familiale, en précisant qu’il s’agit d’un domaine nouveau, peu exploré à l’échelle mondiale. •
Résultats obtenus à Cuba à partir du modèle de médecine familiale
• Organisation des actions de promotion de la santé et de prévention des maladies visant à modifier les modes de vie et à éviter les facteurs de risque.
• La poursuite de l’allaitement maternel exclusif jusqu’à l’âge de six mois.
• Une couverture vaccinale de 98,7 % de tous les enfants de moins d’un an pour neuf maladies. Depuis 2016, la population enfantine cubaine est protégée contre 13 maladies évitables par la vaccination.
• Le traitement précoce de plus de 95% des femmes enceintes avant 12 semaines de gestation.
• Rapprochement des services de santé de la communauté.
• Accès accru à la physiothérapie et à la réadaptation.
• Consolidation des pratiques de médecine naturelle et traditionnelle.
• Diminution du séjour à l’hôpital de 6,4 jours en 1990 à 4,7 jours en 2016.
• Accroissement des actions de planification familiale et d’éducation sexuelle.
• Augmentation de l’espérance de vie à la naissance à 78,45 ans en 2017.
Mesures adoptées à Cuba pour consolider ce programme
Introduction de nouvelles technologies
Renforcement de la méthode clinique
Augmentation de la capacité de résolution
Durabilité de la couverture sanitaire et amélioration de l’accessibilité aux services de santé
Continuité des soins grâce à un système de référence pertinent.
Création d’un système de réseau informatisé pour faciliter l’accès et la gestion de l’information entre les établissements de santé.
Systématisation de la recherche et introduction de ses résultats dans la pratique médicale.
Renouvellement du modèle de médecine familiale sans renoncer à ses concepts fondamentaux.
Adaptation des services de santé au vieillissement de la population à laquelle le pays est confronté.
• Promotion de services intersectoriels et de la participation communautaire dans la lutte contre les maladies non transmissibles comme principale cause de maladie et de décès au sein de la population cubaine.
Services offerts dans les polycliniques
Rééducation intégrale
• Électrocardiographie d’urgence et électrocardiographie élective
• Radiographies
• Échographie
• Optométrie et optique
• Services d’urgences
• Laboratoire clinique
• Planification familiale
• Stérilisation
• Stomatologie
• Prise en charge intégrale des femmes, des enfants et des personnes âgées
• Prise en charge intégrale du diabétique
• Vaccination
• Endoscopie
• Colposcopie
• Régulation menstruelle
• Chirurgie mineure et majeure
• Laboratoire des allergies
• Consultation sur l’infertilité
Source: Revue panaméricaine de Santé publique. Vol 42, avril 2018
Hi there to every one, the contents present at this websie are truly remarkable ffor people knowledge, well, keep up the good wodk fellows.